Мы перезвоним вам, в ближайшее время
Способы лечения тазобедренного сустава
Тазобедренный сустав (ТБС) испытывает на себе постоянные огромные нагрузки. Он является основным элементом в системе всего опорно-двигательного аппарата и сохраняет стабильность под давлением всей массы тела.
Со временем хрящ изнашивается на фоне повышенной нагрузки или уменьшенной способности к регенерации, и в суставе появляются дегенеративные изменения. После 45 лет с диагнозом коксартроза (артроза) ТБС сталкиваются многие пациенты. Дегенеративно-дистрофические заболевания тазобедренных суставов имеют тенденцию к ежегодному росту и нередко вызывают существенную потерю трудоспособности.
Что является причиной?
Серьезные изменения в ТБС могут быть спровоцированы сопутствующими недугами или состояниями, при которых усиливается нагрузка на сустав или ухудшаются процессы его восстановления. Основных причин этого явления несколько:
- травмы, ушибы или переломы, а также перенесенные операции;
- хронические воспалительные процессы в организме;
- избыточная масса тела;
- регулярные чрезмерные физические нагрузки;
- гиподинамия;
- нарушения эндокринной системы;
- врожденные патологии опорно-двигательного аппарата;
- аутоиммунные и инфекционные заболевания;
- дисплазии соединительной ткани;
- проблемы с сосудами.
Также развитие коксартроза – результат нарушения кровообращения в области сустава.
Стадии заболевания и методы диагностики
Лечение дегенеративно-дистрофических заболеваний ТБС зависит от тяжести патологии и жалоб пациента. Симптомы постепенно нарастают, а состояние человека ухудшается с каждым днем. Есть три стадии заболевания:
- Периодически ощущаются дискомфорт и боль. Они возникают из-за трения шероховатых суставных поверхностей и усиливаются к вечеру, после физических нагрузок (ходьбы, бега, подъема по лестнице), а проходят после отдыха. На рентгеновских снимках можно заметить уменьшение толщины суставного хряща и появление остеофитов. Очень сложно выявить болезнь на этой стадии.
- Боли усиливаются. Они появляются даже во время отдыха и иррадируют в сторону бедра или паха. После длительной ходьбы появляется хромота. Одновременно можно увидеть изменения рентгенологической картины: значительно уменьшается межсуставная щель, смещается головка бедренной кости, остеофиты распространяются на внутренний и внешний край вертлужной впадины.
- На этой стадии пораженная область болит постоянно: днем и ночью, мешая спать. Походка человека ухудшается, появляется постоянное прихрамывание. При рентгенологическом исследовании видно сильно суженую суставную щель, а также деформированную головку бедренной кости. Пациент нуждается в хирургическом вмешательстве – эндопротезировании.
Для диагностики болезни используют также:
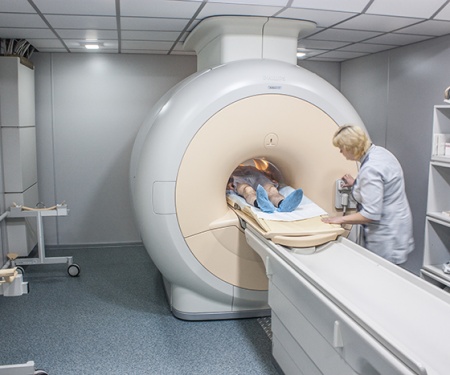
- КТ или МРТ – более точные методы визуальной диагностики, в результате которых врач получает высокоточные послойные изображения, позволяющие детально оценить состояние сустава.
- УЗИ – информативный метод, позволяющий оценить состояние мягких тканей, а также количество синовиальной жидкости.
- Анализ крови (общий, биохимический, иммунологический): позволяет обнаружить признаки воспаления, инфекции или аутоиммунного состояния.
- Анализ внутрисуставной жидкости – помогает установить причину артроза.
В большинстве случаев таких инструментальных и лабораторных исследований вполне достаточно для постановки правильного диагноза.
Способы лечения тазобедренного сустава
Лечением коксартроза занимается врач-ортопед. Оно может быть как консервативным, так и хирургическим. Каждый пациент нуждается в индивидуальной программе лечения, ведь необходимо учитывать его возраст, сопутствующие заболевания, а также стадию разрушения. Это достаточно сложная пожизненная терапия, благодаря которой можно добиться снижения болевых ощущений и частоты обострений, восстановления двигательной активности и трудоспособности, повышения качества жизни человека.
Все методы лечения тазобедренного сустава делятся на:
- медикаментозные;
- немедикаментозные;
- хирургические.
Медикаментозное лечение предполагает назначение НПВП, анальгетиков, а при развитии синовита возможно применение глюкокортикоидов. При регулярном приеме таких препаратов необходимо контролировать состояние почек и печени. Также используют миорелаксанты, которые улучшают кровоснабжение, снимают мышечное напряжение возле поврежденного сустава. Эффект от таких препаратов – временный.
Если болевой синдром выраженный, то показаны новокаиновые блокады. Допустимо применение обезболивающих средств в виде мазей и гелей, чтобы уменьшить вероятность развития побочных эффектов. Сосудорасширяющие препараты назначают для устранения ночной боли и улучшения кровообращения.
К немедикаментозным методам можно отнести: ЛФК, физиотерапию (ударно-волновую терапию, электрофорез, озонотерапию, парафинотерапию), массаж. На первой стадии заболевания больному могут предложить умеренные занятия спортом, которые улучшают кровообращение в ТБС и при этом не перегружают его. Рекомендуется ходить в бассейн, ведь плавание способствует укреплению мышц. Пациенты могут использовать трость или костыль, бандаж для фиксации сустава или ортез на бедро, чтобы максимально снизить нагрузку на пострадавший участок.
При значительном разрушении структуры ТБС врач назначает оперативное вмешательство: головку бедренной кости, а иногда и вертлужную впадину, заменяют специальным протезом. Он может быть пластиковым, керамическим, металлическим или комбинированным. Чаще всего такая операция позволяет полностью восстановить подвижность нижних конечностей. Тотальное эндопротезирование тазобедренного сустава может улучшить качество жизни данной категории пациентов. Снижение физической активности после хирургического вмешательства – важное условие укрепления положения эндопротеза, восстановления целостности кости, а также заживления ран. Несколько месяцев после эндопротезирования, больной находится под наблюдением ортопеда и физиотерапевта.
В некоторых случаях проводят и другие операции, облегчающие состояние пациента:
- Корригирующая, линейная или клиновидная остеотомия – позволяет устранить деформации суставной поверхности. При этом можно восстановить кровообращение в костных тканях и снять нагрузку с пораженного участка сустава.
- Артропластика – показана при выраженной деформации для восстановления измененных костных и хрящевых структур.
- Артродез – операция, направленная на скрепление костей между собой. Это полностью блокирует движения в суставе, но человек сможет опираться на ногу, не чувствуя боли.
Реабилитация после операции – очень важный этап лечения, направленный на восстановление двигательных функций и тонуса мышц. Сначала пациенту можно выполнять только пассивные движения, а затем нагрузки постепенно увеличивают. Первое время ходить можно только с костылями. На полное восстановление уходит около шести месяцев. При этом нужно обязательно заниматься лечебной физкультурой и делать упражнения на специальных тренажерах.